تكون العظام الناقص |
| الأسماء الأخرى |
• تكون العظام الناقص الخلقي osteogenesis imperfecta congenita, OIC
• تكون العظام الناقص المتأخر osteogenesis imperfecta tarda, OIT |
| المظاهر السريرية |
تظهر هشاشة العظم الزائدة (Increased bone fragility) في كل أشكال الــ OI.
تشتمل المظاهر السريرية الأخرى:
• الصلبة الزرقاء (blue sclerae)
• صمم (deafness)
• رخاوة المفاصل (joint laxity)
• سوء تشكل طبقة العاج (dentinogenesis imperfecta)
يمكن أن تختلف الإصابات السريرية من الحالة الطفيفة (تترافق مع قصة بوجود بعض الكسور لكن بدون وجود تشوهات) إلى الحالة الشديدة جداً التي تؤدي إلى الموت في رحم الأم.
لقد تم تمييز 4 مجموعات شعاعية و سريرية (انظر للجدول رقم 4 ).
لكن لا يقع جميع المرضى ضمن هذا التصنيف, عموماً جميع الموجودات الجزيئية و الشعاعية و السريرية ضمن هذه الفئات الأربعة ثابتة.
<table style="width: 100%;" border="0"><tr><td class="center">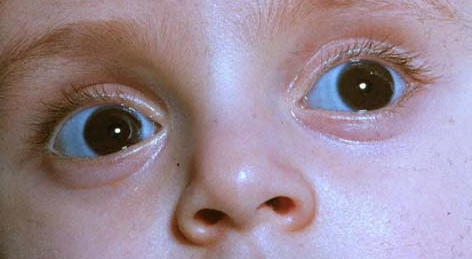 </td><td class="center"> </td><td class="center"> </td><td class="center"> </td><td class="center"> </td></tr></table> </td></tr></table>
<table style="width: 100%;" border="0"><tr><td class="center"> </td></tr></table> </td></tr></table>
|
| عمر الإصابة |
| يختلف عمر الإصابة كثيراً حيث يمكن أن يتراوح من ما قبل الولادة (يترافق مع أطراف قصيرة نتيجة الكسور المتعددة ) إلى مرحلة البلوغ. |
| الوبائية |
| تكون نسبة الإصابة بكل أشكال الــ OI حوالي 1/5000 حيث أن النمط الأول (Type I) هو الشكل الأكثر شيوعاً. |
| الوراثة |
تنتقل معظم الحالات بصفة جسمية سائدة (autosomal dominant inheritance) في حين تم الكشف عبر التحاليل البيوكيميائية و الجزيئية انتقال المرض بصفة جسمية متنحية (Autosomal recessive) عند بعض العائلات فقط.
<table style="width: 100%;" border="0"><tr><td class="center">
autosomal dominant</td><td class="center">
Autosomal recessive</td></tr></table>
|
| الموقع الصبغي |
• 17q21.31–q22
• 7q22.1 |
| المورثة المسؤولة عن المرض |
• COL1A1: collagen type I α1 chain
• COL1A2: collagen type I α2 chain |
| أنواع الطفرات |
هي عبارة عن طفرات نقطية (Point mutations) و حذوفات (deletions) حيث تؤدي هذه الطفرات إلى ما يسمى بتأثير فقدان الوظيفة (loss of function effect) .
أما الطفرات التالية:
• طفرات المغلوطة (Missense mutations)
• طفرات تجاهل الاكسون (exon-skipping mutations)
• حذوفات و إدخالات (insertions and deletions)
فتؤدي إلى ما يسمى بالتأثير السلبي السائد (dominant-negative effect)
<table style="width: 100%;" border="0"><tr><td> </td><td> </td><td> </td><td> </td><td> </td></tr></table> </td></tr></table>
<table style="width: 100%;" border="0"><tr><td class="center"> </td></tr></table> </td></tr></table>
|
| الآلية الجزيئية للمرض |
تنتج كل من حالات الــ OI عن الطفرات متخالفة اللواقح (heterozygous mutations) التي تصيب إحدى مورثات الكولاجين النمط الأول(the type I collagen genes). فالكولاجين النمط الأول عبارة عن جزيئة ثلاثية القسيمات (trimer) فهي تتألف من سلسلتين pro-α1(I) و سلسلة واحدة pro-α2(I) و التي تشفر من قبل المورثة COL1A1 و المورثة COL1A2 يالترتيب
<table style="width: 100%;" border="0"><tr><td class="center">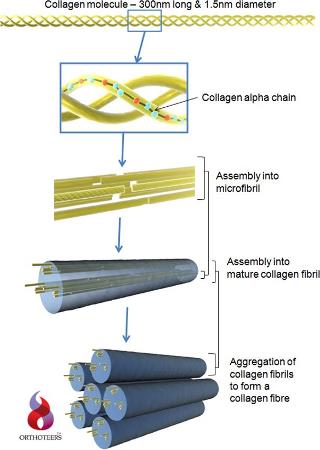
Schematic diagram of Type I collagen fibril structure</td></tr></table>
تسبب الطفرات التي تؤدي إلى فشل في تصنيع السلسلة أو في قدرة هذه السلسلة على الدخول في تركيب الكولاجين ثلاثي القسيمات النمط الأول (type I collagen trimer) النمط الخفيف من الــ OI و التي تنقص فيها كمية الكولاجين النمط الأول لكن نوعية الكولاجين النمط الأول تبقى طبيعية نسبياً. و هذا النوع من الطفرات تؤدي إلى ما يسمى بتأثير فقدان الوظيفة (loss of function effect).
في حين تسبب الطفرات التي تؤدي إلى إنتاج سلسلة طافرة يتم معالجتها لتصبح كولاجين ناضج الشكل الشديد من الــ OI و ذلك من خلال ما يسمى التأثير السلبي السائد (dominant-negative manner) فهذه الطفرات تسبب سوء تنضيد للسلسلة pro-α1 والسلسلة pro-α2.
تسبب الطفرات المغلوطة التي تؤدي إلى استبدال الحمض الأميني غلاسيين في البنية التكرارية (Gly-X-Y) لسلسلة الكولاجين تكوين شاذ لأي حلزون ثلاثي تدخل سلسلة الكولاجين هذه في تركيبه.
باعتبار أن كل جزيئة كولاجين ناضجة ثلاثية الحلزونات (mature triple helical collagen molecule) تحتوي على سلسلتين من الــ pro-α1 فإن الطفرات التي تؤدي إلى التأثير السلبي السائد سوف تجعل 75% من كل جزيئات الكولاجين النمط الأول الناضجة شاذة (abnormal) (انظر للشكل رقم 8).
عموماً , ينتج عن استبدال الغلايسين (glycine) في النهاية الكربوكسيلية (carboxy-terminal sites) نتائج مميتة (كما هو الحال في النمط الثاني من الــ OIC ) في حين ينتج عن استبدال الحمض الأميني الغلايسين في مواقع قريبة من النهاية الأمينية (nearer the amino-terminal) مظاهر سريرية أخف.
<table style="width: 100%;" border="0"><tr><td class="center"> </td></tr></table> </td></tr></table> |
| الاستشارة و التشخيص الوراثي |
نظرياً, يمكن إثبات تشخيص النمط الأول من الــ OI عبر ملاحظة انخفاض عملية تصنيع طليعة الكولاجين (reduced synthesis of procollagen I) من قبل الفيبروبلاست (dermal fibroblasts) في البشرة لكن عملياً فهي غير متوفرة بشكل روتيني . بالإضافة إلى أن تحليل طفرات مورثة الكولاجين غير متوفر خاصة أنه سيكون باهظ الثمن و ذلك بسبب :
• ضخامة مورثات النمط الأول من الكولاجين (collagen type I genes are very large)
• كل عائلة تحمل طفرة فريدة
عادة ما يتم تشخيص كل الحالات بالاعتماد على المظاهر السريرية و الشعاعية.
تتم الاستشارة في حالتنا هذه بالاعتماد على أسس التوريث الجسمي السائد (autosomal dominant inheritance).
بالنسبة لاحتمال إصابة الأشقاء بالنمط الثاني من الــ OI فهي تتراوح ما بين 5-6% و هذا يعكس حقيقة أن العديد من الطفرات الجديدة تنشأ بسبب الموزاييك في الخلايا الجنسية الأبوية (parental germ-line mosaicism). |  |


